La maladie cœliaque, une maladie auto-immune déclenchée par la consommation de gluten, est depuis longtemps associée à toute une série de symptômes digestifs. Cependant, l’histoire ne s’arrête pas au tube digestif. Pour certaines personnes, la maladie cœliaque se révèle à travers un support inattendu : leur peau. Cette manifestation est appelée dermatite herpétiforme et constitue un aspect important mais souvent négligé de la maladie cœliaque. La dermatite herpétiforme, affectueusement surnommée « DH » par certains, est une maladie cutanée chronique caractérisée par une éruption cutanée accompagnée de démangeaisons intenses et de cloques. Cela peut ressembler à une simple irritation, mais en fait, la DH est la façon dont la peau réagit à une réponse immunitaire sous-jacente à l’ingestion de gluten. Tout comme la maladie cœliaque affecte l’intestin grêle, la DH en est la manifestation extérieure, exprimant la résistance immunitaire de l’organisme. Dans notre exploration approfondie de la dermatite herpétiforme, nous approfondissons les complexités de cette maladie unique. Nous découvrirons son lien avec la maladie cœliaque, explorerons pourquoi elle survient et comment elle est diagnostiquée. Nous discuterons des symptômes indubitables et parfois vertigineux, ainsi que des défis liés à la gestion de cette affection cutanée. De plus, nous vous guiderons à travers vos options de traitement et vous fournirons des conseils pratiques pour vivre une vie sans gluten afin de prévenir la DH.
La maladie cœliaque, une maladie auto-immune déclenchée par la consommation de gluten, est depuis longtemps associée à toute une série de symptômes digestifs. Cependant, l’histoire ne s’arrête pas au tube digestif. Pour certaines personnes, la maladie cœliaque se révèle à travers un support inattendu : leur peau. Cette manifestation est appelée dermatite herpétiforme et constitue un aspect important mais souvent négligé de la maladie cœliaque.
La dermatite herpétiforme, affectueusement surnommée « DH » par certains, est une maladie cutanée chronique caractérisée par une éruption cutanée accompagnée de démangeaisons intenses et de cloques. Cela peut ressembler à une simple irritation, mais en fait, la DH est la façon dont la peau réagit à une réponse immunitaire sous-jacente à l’ingestion de gluten. Tout comme la maladie cœliaque affecte l’intestin grêle, la DH en est la manifestation extérieure, exprimant la résistance immunitaire de l’organisme.
Dans notre exploration approfondie de la dermatite herpétiforme, nous approfondissons les complexités de cette maladie unique. Nous découvrirons son lien avec la maladie cœliaque, explorerons pourquoi elle survient et comment elle est diagnostiquée. Nous discuterons des symptômes indubitables et parfois vertigineux, ainsi que des défis liés à la gestion de cette affection cutanée. De plus, nous vous guiderons à travers vos options de traitement et vous fournirons des conseils pratiques pour vivre une vie sans gluten afin de prévenir la DH.
Malgré son rôle indéniable dans le récit plus large de la maladie cœliaque, la dermatite herpétiforme reste un mystère pour de nombreuses personnes. Il est maintenant temps de faire la lumière sur cet aspect de la maladie cœliaque qui affecte la peau et, ce faisant, de permettre aux personnes confrontées à cette maladie de naviguer dans ses complexités avec confiance et connaissances. Alors embarquons-nous dans ce voyage éclairant pour découvrir le lien entre la maladie cœliaque et le langage inattendu de la peau : la dermatite herpétiforme.
Un lien entre la dermatite herpétiforme et la maladie coeliaque révélé
Pour ceux qui souffrent de dermatite herpétiforme, l’apparition initiale peut être déroutante. Des éruptions cutanées inexpliquées et des démangeaisons incessantes poussent de nombreuses personnes à chercher à découvrir la cause profonde de leurs problèmes de peau. C’est là qu’intervient le lien complexe entre la dermatite herpétiforme et la maladie cœliaque.
La maladie cœliaque est une maladie auto-immune bien connue déclenchée par la consommation de gluten, une protéine présente dans le blé, l’orge et le seigle. Lorsque les personnes atteintes de la maladie cœliaque ingèrent du gluten, cela déclenche une réponse immunitaire dans l’intestin grêle. Cette réaction peut endommager la muqueuse intestinale, entravant l’absorption des nutriments et provoquant de nombreux symptômes gastro-intestinaux.
Alors, quel est le lien entre le champ de bataille interne de la maladie cœliaque et les démangeaisons de la dermatite herpétiforme ? La réponse réside dans la mémoire du système immunitaire.
Les personnes atteintes de la maladie coeliaque ont une prédisposition génétique particulière. Lorsqu’ils consomment du gluten, leur système immunitaire le reconnaît comme un envahisseur et produit des anticorps, principalement la transglutaminase tissulaire 2 (tTG-2). Ces anticorps ne limitent pas leur activité au tube digestif ; ils circulent dans tout l’organisme.
C’est ici que la dermatite herpétiforme fait sa grande entrée. Les mêmes anticorps qui ciblent l’intestin grêle sont attirés par la peau. Lorsqu’ils atteignent la surface de la peau, ils provoquent une réponse inflammatoire. Cette réaction provoque des cloques et des démangeaisons intenses caractéristiques de la DH. Essentiellement, la DH est le moyen utilisé par la peau pour exprimer le rejet du gluten par l’organisme, manifestant à l’extérieur ce que la maladie cœliaque provoque à l’intérieur.
Mais cette double réaction, dans laquelle le gluten déclenche des réactions à la fois intestinales et cutanées, signifie également que les personnes atteintes de dermatite herpétiforme ont souvent une maladie coeliaque sous-jacente. Même si toutes les personnes atteintes de la maladie coeliaque ne souffrent pas de DH, un nombre important en souffre. Par conséquent, un diagnostic de DH conduit souvent à un diagnostic de maladie coeliaque. Il est donc crucial de reconnaître les symptômes et de comprendre le lien entre les deux affections.
Symptômes de la dermatite herpétiforme
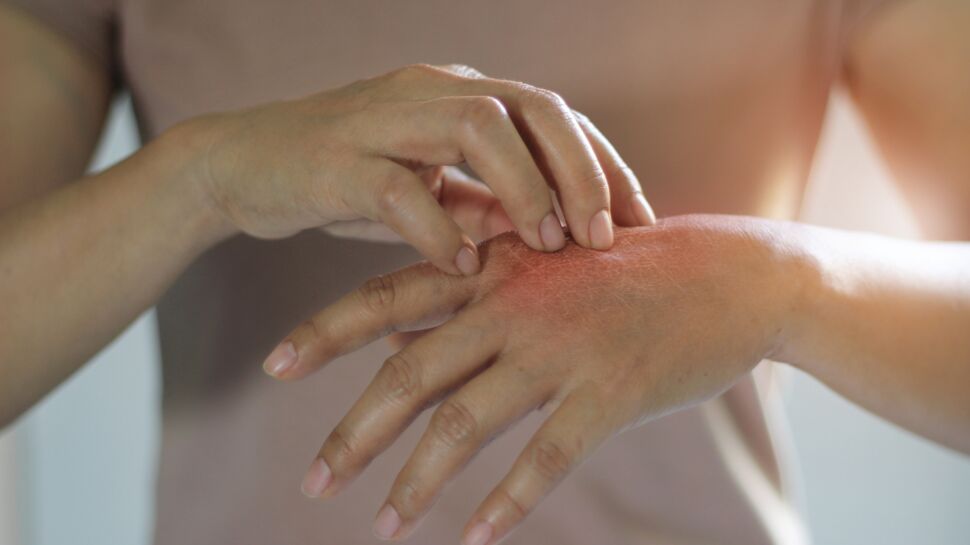
Démangeaisons cutanées sévères : Le symptôme caractéristique de la DH est de fortes démangeaisons. Les personnes concernées décrivent souvent les démangeaisons comme étant profondes et persistantes. Ces démangeaisons précèdent souvent l’apparition d’une éruption cutanée et peuvent être si graves qu’elles affectent considérablement la qualité de vie d’une personne. Gratter la zone qui démange peut encore aggraver la situation.
Éruption vésiculaire : La caractéristique la plus évidente de la DH est l’apparition d’une éruption vésiculaire. L’éruption cutanée consiste généralement en des bosses rouges et surélevées ou en des cloques remplies de liquide clair. Ces éruptions se regroupent souvent pour former des motifs symétriques sur la peau, apparaissant des deux côtés du corps. L’apparence de l’éruption cutanée peut varier d’une personne à l’autre, mais se caractérise par une tendance à apparaître en grappes.
Coudes, genoux et hanches : la DH affecte souvent des zones spécifiques du corps, avec une préférence pour les surfaces extenseurs. Cela signifie qu’elle apparaît souvent sur les coudes, les genoux et les hanches. Cependant, l’éruption cutanée peut également apparaître sur d’autres parties du corps, notamment le cuir chevelu, le dos et les épaules.
Brûlure : En plus des démangeaisons, certaines personnes signalent une brûlure ou un inconfort dans la zone touchée. Cette sensation de brûlure peut s’ajouter à l’inconfort général et à la douleur associés à la maladie.
Lésions cutanées et cicatrices : si elle n’est pas traitée, la DH peut entraîner des lésions cutanées, des érosions et des infections bactériennes secondaires. Un grattage ou un frottement prolongé peut provoquer des cicatrices, qui peuvent être permanentes dans les cas graves.
Nature récurrente et chronique : la DH est souvent une maladie chronique présentant un schéma récurrent-rémittent. Les symptômes peuvent s’améliorer et réapparaître avec le temps, les individus doivent donc élaborer un plan de gestion à long terme.
Comprendre les symptômes de la dermatite herpétiforme est crucial pour une reconnaissance précoce et une prise en charge appropriée. Il est essentiel que les personnes concernées consultent un médecin pour obtenir un diagnostic clair et initier un traitement approprié, souvent en conjonction avec la prise en charge de la maladie cœliaque sous-jacente.
Comment diagnostiquer la dermatite herpétiforme
Le diagnostic de la dermatite herpétiforme peut être difficile car elle ressemble à d’autres affections cutanées. Cependant, un diagnostic correct et opportun est crucial car il indique souvent la maladie sous-jacente, la maladie cœliaque. Ici, nous explorerons les étapes clés impliquées dans le diagnostic de la DH.
Évaluation clinique : Le processus de diagnostic commence généralement par une visite chez un dermatologue. Le symptôme caractéristique de la DH est son éruption cutanée vésiculeuse distincte, mais elle peut ressembler à d’autres affections cutanées telles que l’eczéma, la dermatite de contact ou même l’herpès. Un dermatologue expérimenté effectuera une évaluation clinique approfondie, en tenant compte des caractéristiques spécifiques de l’éruption cutanée, de sa répartition et des symptômes qui l’accompagnent tels que démangeaisons et brûlures. La présence d’un motif distinctif d’éruptions cutanées, formant souvent des grappes et des groupes symétriques, peut être un signe révélateur.
Biopsie cutanée : Dans de nombreux cas, un diagnostic définitif de DH nécessite une biopsie cutanée. Un petit échantillon de la peau affectée est prélevé et examiné au microscope. Les biopsies montrent souvent des marqueurs spécifiques tels que des dépôts granulaires d’immunoglobulines A (IgA) dans les couches cutanées, un indicateur clé de la DH. Ces dépôts d’IgA se retrouvent également dans l’intestin grêle des patients atteints de la maladie cœliaque, fournissant ainsi un lien important entre la DH et la maladie auto-immune sous-jacente.
Tests sanguins : en plus des biopsies cutanées, des tests sanguins peuvent être effectués pour détecter des niveaux élevés d’anticorps associés à la maladie coeliaque, en particulier la transglutaminase tissulaire IgA (tTG) et les anticorps endomysiaux IgA (EMA). La découverte de niveaux élevés de ces anticorps dans le sang ajoute une autre couche de preuves reliant la DH à la maladie coeliaque.
Réponse à un régime sans gluten : L’outil de diagnostic le plus convaincant de la DH est peut-être la réponse du patient à un régime sans gluten. Si l’éruption cutanée et d’autres symptômes s’améliorent ou disparaissent avec l’élimination du gluten de l’alimentation, cela est fortement évocateur d’une dermatite herpétiforme dans le contexte de la maladie coeliaque.
Le diagnostic de la DH peut être complexe et nécessite une combinaison d’expertise clinique, de tests de laboratoire et d’évaluation diététique. Une fois le diagnostic posé, les patients peuvent commencer à gérer efficacement leur affection cutanée et leur maladie cœliaque sous-jacente, améliorant souvent considérablement leur santé et leur bien-être en général. Dans la section suivante, nous examinerons les stratégies de gestion de la dermatite herpétiforme.
Remèdes à la maison pour les symptômes de la dermatite herpétiforme
Bien que les remèdes maison puissent soulager les démangeaisons, il est important de noter que la DH nécessite souvent des médicaments, notamment un régime sans gluten. Consultez toujours un professionnel de la santé pour un diagnostic et un traitement appropriés. Voici quelques remèdes maison qui peuvent aider à soulager les démangeaisons associées à la dermatite herpétiforme :
Benadryl : essayez d’abord une option en vente libre, mais si cela fonctionne, les membres du forum celiac.com rapportent que la meilleure façon d’arrêter les démangeaisons de DH est de broyer une pilule de Benadryl à 25 mg (ou peut-être d’obtenir une capsule et d’ouvrir un) dans deux cuillères à café d’eau, puis appliquez-le sur les zones d’éruption cutanée et de démangeaisons avec vos doigts. Faites simplement attention à ne pas en utiliser trop, trop souvent, car vous pourriez absorber le médicament par la peau.
Compresse froide : appliquez un chiffon froid et humide ou un sac de glace sur la zone affectée. Cela peut aider à réduire l’inflammation et à engourdir temporairement la sensation de démangeaison. Bain à l’avoine : Ajoutez de la farine d’avoine colloïdale (disponible en pharmacie) à l’eau de votre bain pour apaiser la peau irritée. Faire tremper dans un bain à l’avoine pendant 15 à 20 minutes.
Bain au bicarbonate de soude : Un bain au bicarbonate de soude peut aider à soulager les démangeaisons. Ajoutez une tasse de bicarbonate de soude dans un bain chaud et plongez-y pour soulager le stress.
Aloe Vera : Appliquez le gel d’aloe vera directement sur la zone affectée. L’aloe vera possède des propriétés anti-inflammatoires qui peuvent procurer un soulagement apaisant.
Lotion à la calamine : La lotion à la calamine peut aider à soulager les démangeaisons et à apaiser la peau. Appliquez une fine couche sur la zone affectée et laissez sécher.
Crème topique à l’hydrocortisone : La crème à l’hydrocortisone en vente libre peut soulager temporairement les démangeaisons et l’inflammation. Suivez les instructions sur l’étiquette du produit.
Gardez votre peau hydratée : appliquez régulièrement une crème hydratante hypoallergénique sans parfum sur votre peau. La peau sèche peut aggraver les démangeaisons.
Crème Ben-Gay : Certaines personnes atteintes de DH signalent un soulagement de l’inconfort lorsqu’elles sont appliquées sur les zones touchées. Évitez les irritants : évitez les aliments riches en iode, comme les fruits de mer et les produits laitiers, car l’iode peut aggraver les symptômes chez certaines personnes atteintes de DH. Évitez également d’utiliser des savons agressifs, des produits parfumés et de l’eau chaude, car ils peuvent aggraver les démangeaisons. Choisissez des produits doux et hypoallergéniques.
Portez des vêtements amples : Les vêtements serrés peuvent irriter la peau. Choisissez des tissus amples et respirants pour minimiser les frottements.
Antihistaminiques : les antihistaminiques en vente libre peuvent aider à réduire les démangeaisons. Consultez votre médecin ou votre pharmacien pour connaître la dose et le type appropriés.
Réduire le stress : le stress peut aggraver les démangeaisons. Pratiquez des techniques de relaxation telles que la respiration profonde, la méditation ou le yoga pour gérer le stress. Modification du régime alimentaire : bien qu’il ne s’agisse pas d’un remède maison, il est crucial de s’attaquer à la cause sous-jacente de la DH en suivant un régime strict sans gluten. Consultez une diététiste professionnelle pour vous assurer d’éviter les aliments contenant du gluten.
N’oubliez pas que ces remèdes maison ne remplacent pas un traitement médical. Si vous pensez souffrir de dermatite herpétiforme ou si vous ressentez des démangeaisons sévères, parlez-en à un dermatologue ou à un professionnel de la santé pour obtenir un diagnostic approprié et des conseils sur la gestion de la maladie, qui incluent souvent un régime sans gluten et des options pour contrôler les symptômes.
Traitements sur ordonnance pour les symptômes de la dermatite herpétiforme
La dermatite herpétiforme est généralement traitée avec des médicaments sur ordonnance conçus pour contrôler les symptômes et la maladie sous-jacente, à savoir la maladie coeliaque. Le traitement principal de la DH est un régime strict sans gluten, car la DH est étroitement liée à l’intolérance au gluten. De plus, des médicaments sont souvent prescrits pour contrôler les symptômes cutanés. Les traitements couramment prescrits pour la DH comprennent :
Dapsone : La dapsone est le médicament le plus couramment prescrit pour la DH. C’est un médicament oral et appartient à la classe des médicaments des sulfones. La dapsone aide à réduire l’inflammation cutanée, les démangeaisons et la formation de nouvelles ampoules. Commencez généralement par une faible dose et augmentez progressivement si nécessaire. Des analyses de sang régulières sont nécessaires pour surveiller les effets secondaires potentiels, tels que les modifications du nombre de cellules sanguines.
Stéroïdes topiques : en plus des médicaments oraux, des crèmes ou des onguents corticostéroïdes topiques peuvent être prescrits pour réduire les démangeaisons et l’inflammation. Ceux-ci sont appliqués directement sur la peau affectée et doivent être utilisés selon les directives de votre professionnel de la santé.
Corticostéroïdes oraux : en cas de crises graves ou dans les cas où la dapsone n’est pas bien tolérée, des corticostéroïdes oraux tels que la prednisone peuvent être utilisés pendant une courte période pour contrôler rapidement les symptômes. L’utilisation à long terme de corticostéroïdes oraux est généralement évitée en raison d’effets secondaires potentiels.
Sulfapyridine : La sulfapyridine est parfois utilisée comme alternative à la dapsone. C’est également un médicament oral qui peut aider à contrôler les symptômes de la DH. Comme pour la dapsone, des analyses de sang régulières sont nécessaires pour surveiller les effets secondaires.
Médicaments immunosuppresseurs : dans certains cas, des médicaments immunosuppresseurs tels que l’azathioprine ou le méthotrexate peuvent être prescrits pour contrôler les symptômes de la DH. Ces médicaments agissent en supprimant la réponse du système immunitaire qui provoque l’inflammation cutanée. Ils sont souvent envisagés lorsque les autres traitements sont inefficaces ou mal tolérés.
Régime sans gluten : Bien que cela ne soit pas prescrit, le respect d’un régime strict sans gluten est la pierre angulaire du traitement de la DH. L’élimination du gluten de votre alimentation peut empêcher la formation de nouvelles lésions cutanées et réduire le besoin de médicaments au fil du temps.
Si vous souffrez de dermatite herpétiforme, il est essentiel de travailler en étroite collaboration avec un professionnel de la santé, de préférence un dermatologue et un gastro-entérologue. Ils peuvent diagnostiquer correctement la maladie, suivre vos progrès et ajuster votre plan de traitement si nécessaire. De plus, des rendez-vous de suivi réguliers sont importants pour évaluer l’efficacité du traitement et gérer les effets secondaires potentiels du médicament. N’oubliez pas que l’autodiagnostic et l’autotraitement ne sont pas recommandés par le ministère de la Santé et que des conseils médicaux sont essentiels pour une prise en charge efficace.